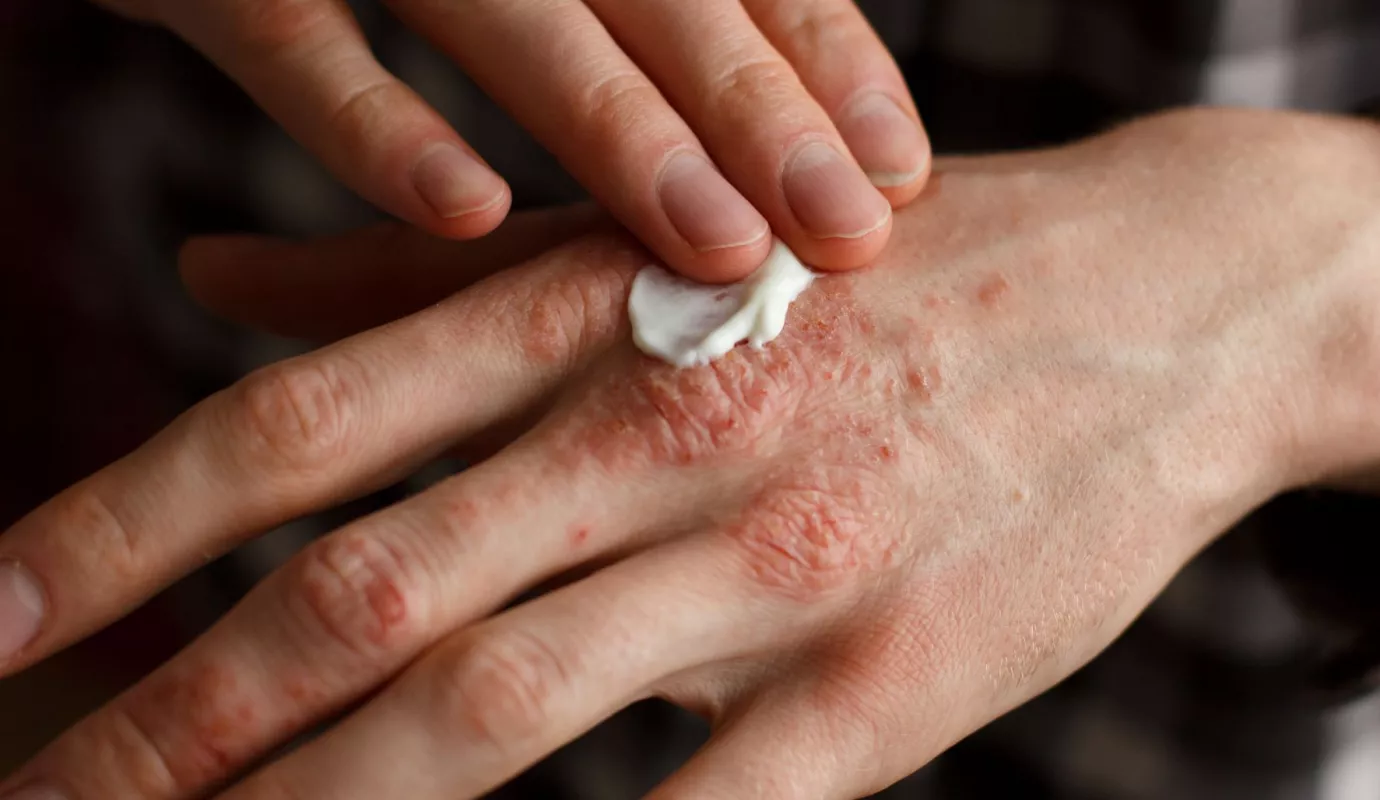
Was ist Psoriasis?
Psoriasis ist eine chronisch-entzündliche Erkrankung, welche die Haut und auch die Gelenke betreffen kann. Auf der Haut ist die Psoriasis insbesondere durch die Bildung von typischen Plaques (Schuppen) erkennbar. Aufgrund dieser Hautveränderungen wird sie auch Schuppenflechte genannt. Bei vielen Betroffenen sind aber nicht nur die Haut, sondern mitunter auch Gelenke betroffen. Trotz der teilweise massiven Symptome ist Psoriasis nicht ansteckend, sondern beruht auf einer Fehlfunktion des körpereigenen Immunsystems. Psoriasis wird zudem oft von Stoffwechselerkrankungen oder auch Herz-Kreislauf-Krankheiten begleitet.
Psoriasis ist nicht nur ein kosmetisches Problem: Sogar Betroffene mit milden Symptomen sind in ihrem Alltag eingeschränkt.
Aufgrund des körperlichen Erscheinungsbildes von Psoriasis führt diese Erkrankung oft zu psychischen Problemen wie Depression und Ausgrenzung. Menschen mit geringer Ausprägung der Hautsymptome fühlen sich in ihrem Alltag bereits beeinträchtigt. Besonders schwerwiegend kann die Einschränkung der Lebensqualität sein, wenn die Krankheit gut sichtbar ist, etwa im Gesicht.
Symptome und Begleiterkrankungen
Die am häufigsten befallenen Hautregionen sind Ellbogen- und Kniegelenke, der Bereich des Kopfes oder die Nägel. Die befallenen Stellen sind silbrig-weiss geschuppt. Patientinnen und Patienten mit Psoriasis erkranken häufiger an Stoffwechselstörungen wie Bluthochdruck und Übergewicht bis hin zu Typ-II-Diabetes. Weiter besteht bei ihnen ein höheres Risiko für Herz-Kreislauf-Erkrankungen. Depressionen treten bei Betroffenen häufiger auf als bei Gesunden.
Was sind die Ursachen der Psoriasis?
Die genauen Ursachen der Psoriasis sind noch nicht vollständig geklärt. Ein Zusammenspiel aus genetischer Veranlagung und Umwelteinflüssen können die Erkrankung auslösen oder verschlechtern. Es ist nicht vorhersehbar, ob und wann eine Psoriasis auftreten wird.
Zu den Umweltfaktoren, die zu einer Verschlechterung der Psoriasis beitragen können, zählen Infektionen, Medikamente, Übergewicht und Tabakrauchen. Nicht zu unterschätzen ist der Einfluss von Stress: Familiäre Probleme oder Druck bei der Arbeit können sich negativ auf die Entwicklung der Psoriasis auswirken.
Formen der Psoriasis
Psoriasis vulgaris (Plaque-Psoriasis): Sie ist der häufigste Typ der Psoriasis. Die geröteten, silbrigen Schuppen können auf der gesamten Körperoberfläche auftreten. Von diesen Hautveränderungen, den Plaques, leitet sich der Name «Plaque-Psoriasis» ab. Einige Betroffene leiden zusätzlich an Psoriasis der Finger- und Zehennägel (siehe Nagelpsoriasis).
Nagelpsoriasis: Nagelveränderungen können bei jeder Form der Psoriasis vorkommen. Bei rund der Hälfte der Betroffenen sind die Fingernägel und in einem etwas geringeren Ausmass die Zehennägel betroffen. Typisch dafür sind kleine Dellen, Verfärbungen oder das Ablösen der Nagelplatte.
Psoriasis capitis (Psoriasis der Kopfhaut):
Eine Kopfhaut-Psoriasis äussert sich in Form von Juckreiz, Rötung, silbriger Schuppung und Hautverdickungen. Die sichtbaren Schuppen sind für die Betroffenen meist sehr belastend. Mit einer klaren Diagnose lassen sich andere Krankheiten wie Ekzeme ausschliessen und eine wirksame Therapie einleiten.
Psoriasis intertriginosa: Diese besondere Form der Psoriasis tritt ausschliesslich in Körperbeugen und Hautfalten auf. Auch sie ist entzündlich und meistens chronisch.
Psoriasis guttata (punkt- oder tröpfchenförmige Psoriasis): Diese seltene und oft stark juckende Form tritt häufig nach Infektionen auf. Sie ist durch zahlreiche kleine, punktförmige Psoriasis-Herde gekennzeichnet.
Psoriasis pustulosa (pustulöse Psoriasis): Bei dieser seltenen Sonderform bilden sich eitrig gefüllte Blasen auf geröteten Hautstellen. Es können nur einzelne Stellen wie die Handflächen und Fusssohlen oder aber die gesamte Körperoberfläche betroffen sein.
Psoriasis ist nicht nur eine Erkrankung der Haut – bis zu 30 Prozent der Betroffenen entwickeln zusätzlich eine Psoriasis-Arthritis.
Psoriasis-Arthritis
Psoriasis-Arthritis ist – wie die Psoriasis – eine chronische, in Schüben verlaufende Immunerkrankung. Psoriasis-Arthritis kann zu schmerzhaften Entzündungen an Gelenken, Wirbelsäule, Sehnenansätzen, Sehnenscheiden oder Schleimbeuteln führen.
Ungefähr 30 Prozent der Personen mit Psoriasis sind von dieser entzündlichen Rheumaerkrankung betroffen. Obwohl Psoriasis-Arthritis eine Kombination von Psoriasis und entzündlichem Rheuma darstellt, müssen Gelenk- und Hautbefall nicht parallel verlaufen. In ca. 80 Prozent treten die Haut- und Nagelveränderungen vor den Gelenkveränderungen ein.
Typische Symptome einer Psoriasis-Arthritis sind Morgensteifigkeit, Ruheschmerz und Schwellungen. Häufig sind die kleinen Gelenke an den Händen, das Knie oder das Sprunggelenk betroffen. Bei der Wirbelsäule schmerzen häufig Nacken und Steiss und bei den Sehnenscheidenentzündungen sticht die Entzündung der Achillessehne hervor. Für eine Psoriasis-Arthritis typisch ist der meistens asymmetrische Befall von häufig weniger als fünf Gelenken.
Der Auslöser einer Psoriasis-Arthritis ist nicht bekannt, wobei die vererbte Veranlagung und Umweltfaktoren eine Rolle spielen können. Psoriasis-Arthritis ist nach heutigem Kenntnisstand nicht heilbar und kann zu irreparablen Gelenkschädigungen führen. Eine rechtzeitige Diagnose durch den Rheumatologen ist deshalb wichtig. Es wird Psoriasis-Betroffenen deshalb empfohlen, die behandelnden Ärzte auf allfällige Gelenkschmerzen hinzuweisen.
Mit der individuell geeigneten Therapie können Haut- und Gelenksymptome weitgehend kontrolliert und die Zerstörung der Gelenke verhindert werden. Ergänzend können nicht medikamentöse Massnahmen die Behandlung positiv unterstützen, beispielsweise physiotherapeutische Anwendungen, Anpassungen im Lifestyle oder ein gezieltes Körper- und Beweglichkeitstraining.
Schweregrad der Psoriasis
Der Schweregrad einer Psoriasis und die damit verbundene Beeinträchtigung der Lebensqualität entscheiden in der Regel über die Therapie.
Wie kann eine Hautärztin oder ein Hautarzt den Zustand Ihrer Haut beurteilen?
Neben einem Gespräch und einer Hautanalyse hat die Hautärztin oder der Hautarzt eine ganze Reihe von weiteren Möglichkeiten, um den Schweregrad Ihrer Psoriasis beurteilen und einschätzen zu können, wie sehr Sie von den Auswirkungen der Krankheit betroffen sind.
PASI (Psoriasis Severity Index): Der PASI ist eines der häufigsten Verfahren zur Beurteilung des Schweregrads der Psoriasis. Er misst den Bereich des Körpers, der von Psoriasis betroffen ist, sowie den Grad von Schuppung, Rötung und Dicke der Plaques. Der PASI hat eine Höchstpunktzahl von 72. Es werden Patienten mit leichter, mittelschwerer und schwerer Erkrankung unterschieden. PASI 100 bezeichnet eine Verbesserung des PASI Scores um 100 Prozent und bedeutet völlige Erscheinungsfreiheit.
BSA-Index (Body Surface Area Index): Der BSA-Index berechnet den Prozentsatz Ihrer Körperoberfläche, der von Psoriasis betroffen ist – es ist eine viel einfachere und schnellere Messung als der PASI, sie spiegelt aber nicht immer den Schweregrad der Erkrankung wider.
DLQI (Dermatology Life Quality Index): Der DLQI ist ein Fragebogen, den Ihre Hautärztin oder Ihr Hautarzt verwendet, um die Auswirkungen der Psoriasis auf Ihr tägliches Leben zu bewerten. Die zehn Fragen zielen auf alltägliche Aktivitäten, Kleidung, Freizeit, Arbeit und Schule, persönliche Beziehungen und die Behandlung selbst ab.
Quelle und in Zusammenarbeit: Schweizerische Psoriasis- und Vitiligo-Gesellschaft (www.spvg.ch) und psori.ch.