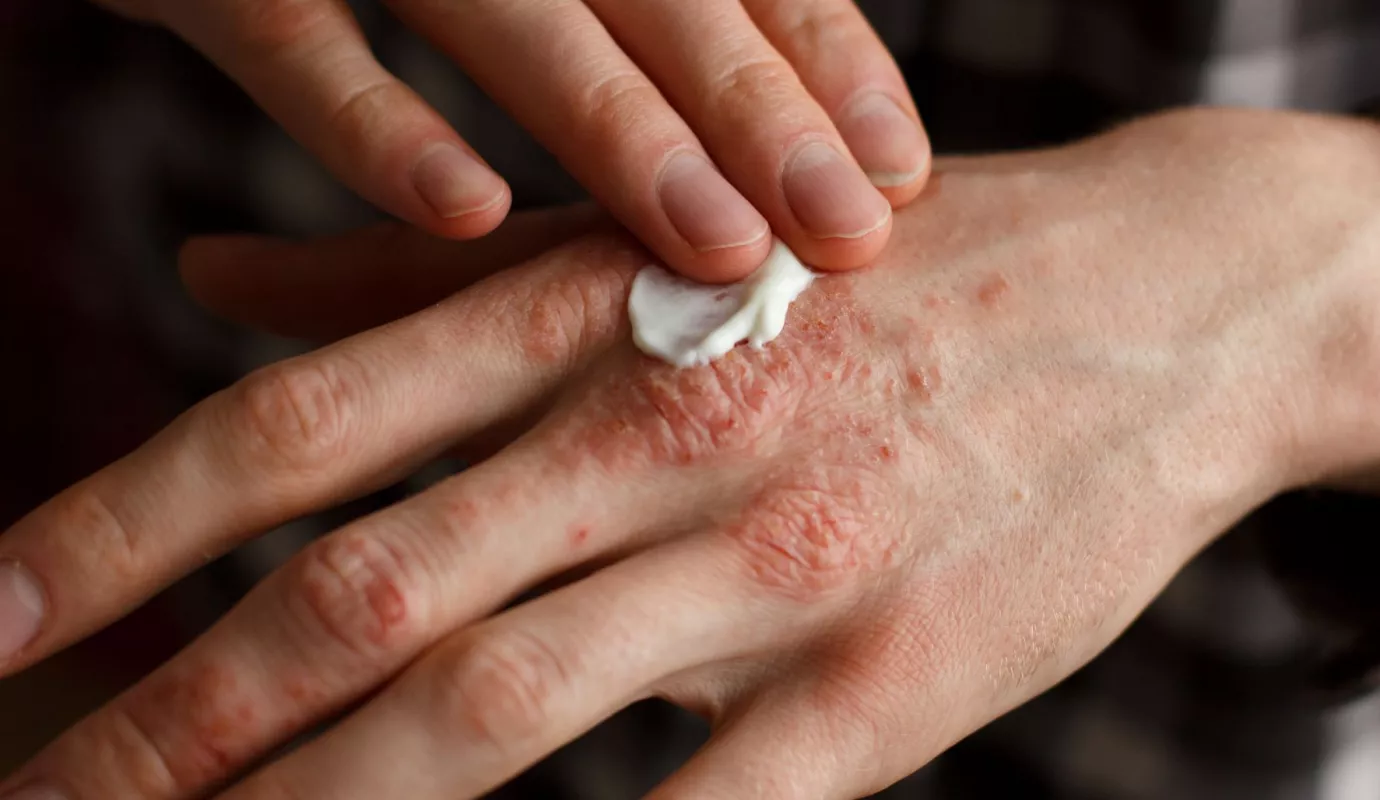
Qu’est-ce que le psoriasis?
Le psoriasis est une maladie inflammatoire chronique qui peut toucher la peau et les articulations. Le psoriasis se reconnaît notamment sur la peau à travers la formation de plaques (squames) caractéristiques. De nombreux patients souffrent de symptômes cutanés, mais parfois articulaires aussi. Bien que les symptômes puissent être très importants, le psoriasis n'est pas contagieux, car la maladie est liée à un dysfonctionnement du système immunitaire propre à l'organisme. Le psoriasis s'accompagne souvent de pathologies du métabolisme ou du système cardio-vasculaire.
Le psoriasis n'est pas uniquement un problème esthétique: même les patients présentant des symptômes modérés sont limités dans leurs activités quotidiennes.
Étant donné qu'il modifie l'apparence physique, le psoriasis génère souvent des problèmes psychiques tels que la dépression et l'isolement. Les patients qui ne présentent que peu de symptômes cutanés se sentent déjà entravés dans leur quotidien. Si la maladie est très visible, par exemple sur le visage, la qualité de vie peut en pâtir sensiblement.
Symptômes et maladies concomitantes
Les zones cutanées les plus fréquemment touchées sont les coudes et les genoux, la tête ou encore les ongles. Elles sont alors couvertes de squames blanches à argentées. Les patients atteints de psoriasis sont davantage sujets aux troubles du métabolisme tels que l'hypertension, le surpoids, voire le diabète de type II. De plus, ils sont plus exposés aux maladies cardio-vasculaires. On observe également plus de dépressions chez ces personnes que chez les autres.
Quelles sont les causes du psoriasis?
Les causes exactes du psoriasis ne sont pas encore tout à fait claires. Une interaction entre des prédispositions génétiques et des facteurs environnementaux peuvent déclencher ou aggraver la maladie. Il n'est pas possible de prévoir si et quand un psoriasis se manifestera.
Parmi les facteurs environnementaux qui peuvent contribuer à l'aggravation du psoriasis, on peut citer les infections, certains médicaments, le surpoids et le tabagisme. L'influence du stress ne doit pas être sous-estimée non plus: les problèmes familiaux ou la pression subie au travail peuvent en effet avoir un impact négatif sur l'évolution du psoriasis.
Types de psoriasis
Psoriasis vulgaire (psoriasis en plaques): C'est la forme la plus fréquente de psoriasis. Les squames de couleur rouge argenté peuvent apparaître sur l'ensemble du corps. C'est pour cette raison (les plaques qui modifient l'aspect de la peau) qu'on appelle cette forme de psoriasis «psoriasis en plaques». Certains sujets souffrent en outre de psoriasis au niveau des ongles des mains et des pieds (voir psoriasis unguéal).
Psoriasis unguéal: Des modifications des ongles peuvent survenir avec n'importe quelle forme de psoriasis. Chez près de la moitié des sujets, les ongles des mains sont touchés, un peu moins ceux des pieds. Les signes caractéristiques sont de petites bosses, des changements de couleur ou le détachement du plat de l'ongle.
Psoriasis du cuir chevelu (Psoriasis capitis):
Un psoriasis du cuir chevelu se manifeste par des démangeaisons, des rougeurs, des squames argentées et une peau plus épaisse par endroits. Les squames visibles sont très gênantes pour les personnes atteintes. À l'aide d'un diagnostic clair, il est possible d'exclure d'autres maladies (comme l'eczéma) et de mettre en place une thérapie efficace.
Psoriasis inversé (Psoriasis intertriginosa): Cette forme particulière de psoriasis apparaît exclusivement dans les plis du corps et les rides. Il s'agit là encore d'une pathologie inflammatoire et presque toujours chronique.
Psoriasis en gouttes (Psoriasis guttata): Cette forme rare, le plus souvent accompagnée de fortes démangeaisons, apparaît fréquemment à la suite d'infections. On la reconnaît aux nombreux petits «attroupements» de points (ou gouttes) de psoriasis.
Psoriasis pustuleux (Psoriasis pustulosa): Cette forme particulière et rare se caractérise par des ampoules remplies de pus qui apparaissent sur des zones cutanées atteintes de rougeurs. Elle peut se manifester à des endroits isolés comme la paume des mains ou la plante des pieds, ou toucher l'ensemble du corps.
Le psoriasis n'est pas uniquement une maladie de la peau – jusqu'à trente pour cent des personnes concernées souffrent également d'une arthrite psoriasique.
Arthrite psoriasique
Comme le psoriasis, l'arthrite psoriasique est une maladie immunitaire chronique qui se manifeste par poussées. L'arthrite psoriasique peut conduire à des inflammations douloureuses des articulations, de la colonne vertébrale, au niveau des tendons et des gaines des tendons ou des bourses séreuses.
Environ 30 pour cent des personnes souffrant de psoriasis sont concernées par cette pathologie rhumatismale inflammatoire. Même si l'arthrite psoriasique est une combinaison de psoriasis et de rhumatismes inflammatoires, l'évolution articulaire ne suit pas nécessairement celle de la peau. Dans env. 80 pour cent des cas, on observe des modifications de la peau et des ongles avant de constater des changements au niveau des articulations.
Les symptômes typiques d'une arthrite psoriasique sont une raideur au lever, des douleurs au repos et des gonflements. Les petites articulations des mains, des genoux ou des chevilles sont souvent touchées. Concernant la colonne vertébrale, des douleurs se font fréquemment sentir au niveau de la nuque et du fessier, tandis que les inflammations des tendons portent principalement sur le tendon d'Achille. Typiquement, une arthrite psoriasique se manifeste de façon asymétrique et le plus souvent sur moins de cinq articulations.
Le déclencheur d'une arthrite psoriasique n'est pas connu, mais des prédispositions génétiques et des facteurs environnementaux pourraient jouer un rôle. À l'heure actuelle, les connaissances scientifiques ne permettent pas de guérir l'arthrite psoriasique, et cette maladie peut entraîner des lésions articulaires irréversibles. Par conséquent, il importe de se faire diagnostiquer par un rhumatologue dans les meilleurs délais. On recommande donc aux personnes atteintes de psoriasis de signaler toute douleur articulaire inexpliquée à leur médecin traitant.
Par le biais d'une thérapie personnalisée et adaptée, les symptômes cutanés et articulaires peuvent rester sous contrôle et la destruction des articulations peut être évitée. Des mesures non médicamenteuses complémentaires(p. ex. séances de physiothérapie, changements dans le mode de vie ou un entraînement ciblé du corps et de la motricité) sont bénéfiques au traitement.
Sévérité du psoriasis
Le degré de sévérité d'un psoriasis et l'impact qui en résulte sur la qualité de vie sont en général décisifs pour le choix de la thérapie.
Comment un dermatologue peut-il évaluer l'état de votre peau?
En plus d'un entretien et d'un examen de la peau, le dermatologue dispose d'une kyrielle de possibilités qui lui permettent d'évaluer le degré de sévérité de votre psoriasis et d'estimer à quel point les conséquences de la maladie vous touchent.
PASI (Psoriasis Severity Index): Le PASI est l'un des procédés les plus fréquemment utilisés pour évaluer la sévérité du psoriasis. Il mesure l'étendue du corps qui est atteinte et le degré des squames et des rougeurs, ainsi que l'épaisseur des plaques. Le PASI se traduit par une échelle dont la valeur maximale est de 72. On distingue ainsi les patients légèrement, moyennement et gravement atteints. Un PASI 100 désigne une amélioration du score PASI de 100 pour cent, et signifie une absence totale de symptômes.
BSA-Index (Body Surface Area Index): L'indice BSA calcule la surface corporelle, en pourcentage, atteinte par le psoriasis – ce calcul est bien plus simple et rapide que le PASI, mais ne reflète pas toujours le degré de sévérité de la maladie.
DLQI (Dermatology Life Quality Index): Le DLQI est un questionnaire utilisé par les dermatologues pour évaluer le conséquences du psoriasis sur la vie quotidienne de leurs patients. Les 10 questions portent sur les activités quotidiennes, les vêtements, les loisirs, le travail et l'école, les relations personnelles et le traitement lui-même.
Source et en collaboration avec: Société suisse du psoriasis et du vitiligo (www.spvg.ch) et psori.ch.